アレルギー科
【アレルギー科】
当院であつかう主なアレルギー疾患
かぶれ アトピー性皮膚炎 じんましん アレルギー性鼻炎 など
【かぶれ】
おもに原因となる物質と皮膚が接触し,その部分が赤くなる病気です。接触した部分のみにできることが多いですが,ときに全身に広がることもあります。かぶれには,何らかの原因物質が皮膚に接触し,体内のアレルギー反応を起こしてできるタイプと,何らかの原因物質が皮膚を刺激することによって生じるタイプがあります。かぶれを起こす原因物質は,金属,植物,食べ物,化粧品,シャンプー,消毒液,添加物,化学薬品など様々です。かぶれの原因を知る検査として,貼付試験(パッチテスト)があります.当クリニックでは,皮膚に接触する様々な物質(歯科金属,化学物質,化粧品,食物など)24種類を,パッチパネルSというシートを用いて背部に24種類の物質を貼り,2日後,3日後,場合によってはそれ以上後にも判定します。判定日が休診と重なる場合,判定日にどうしても来院できない場合,スマートフォンなどで写真を撮って頂き,それをもとに判定することになります。治療は,ステロイド外用薬が基本ですが,かゆみが強い場合,抗ヒスタミン薬の内服を併用します。
【アトピー性皮膚炎】
アレルギー発症のしくみについて
アトピー性皮膚炎は、皮膚にアレルギー症状が出現する代表的な疾患です。我々の体には、細菌、ウイルス、寄生虫などの生物やダニ、ホコリ、花粉などの異物から身を守るための免疫という仕組みが備わっています。この免疫の働きが過剰に引き起こされたために生じた様々な症状をアレルギー反応といいます。
アレルギーの原因となる物質をアレルゲン、または外来抗原といいます。アトピー性皮膚炎における代表的なアレルゲンとして、ダニ、ホコリ、花粉などがあります。アレルギー反応が起こるには、アレルギー反応を引き起こすことのできる体質を作る必要があります。一度アレルゲンが体内に侵入すると、表皮内の樹状細胞(ランゲルハンス細胞ともいいます)と称する抗原提示細胞に取り込まれます。すると、ヘルパーT細胞といった細胞に抗原を提示し、ヘルパーT細胞は、抗体を産生するB細胞に情報を伝えます。B細胞は外来抗原に特異的なIgE抗体を産生し、肥満細胞の表面にくっついて次なる侵入に備えます。この一連のプロセスを感作とよびます。アレルゲンが再度侵入すると、肥満細胞の表面にあるIgE抗体とアレルゲンとが結合することで、肥満細胞からヒスタミンなどの化学伝達物質が放出され、アレルギー反応を引き起こします。
ところで、ヘルパーT細胞には、Th1細胞とTh2細胞の2種類に大別されます。Th1細胞とTh2細胞はお互いを制御し、平衡関係を保っています(Th1/Th2バランス)。アレルギー反応では主としてTh2が関与し、Th2が関与する炎症を2型炎症といいます。2型炎症では、免疫細胞から様々なサイトカインという物質が産生されますが、2型炎症に関わる免疫細胞から産生されるサイトカインを、2型サイトカインとよびます。
このような、侵入した外来抗原を防御する免疫反応を、獲得免疫といいます。近年、T細胞受容体などの抗原特異的な受容体を介さずに、皮膚のバリアが破壊されるときに放出されるアラーミンといったサイトカインにより自然リンパ球が活性化され、アレルギー炎症を惹起し、獲得免疫を鼓舞するといった免疫反応が注目されています。このような免疫を、自然免疫といわれています。
アトピー性皮膚炎とは
アトピー性皮膚炎の定義として、増悪と軽快を繰り返すそう痒のある湿疹を主病変とする疾患であり、患者の多くは「アトピー素因をもつ」とされています。アトピー素因とは、気管支喘息、アレルギー性鼻炎、結膜炎、アトピー性皮膚炎のうちいずれか、或いは複数の疾患を患者または家族がもっており、またはIgE抗体ができやすい体質であることを意味します。
特徴的な左右対称性の分布を示す湿疹性の疾患で、年齢により好発部位が異なります。乳児期あるいは幼児期から発症し小児期に寛解するか、あるいは寛解することなく再発を繰り返し、症状が成人まで持続する特徴的な湿疹病変が慢性的にみられます。なお、頻度は低いものの、思春期/成人発症のアトピー性皮膚炎も存在します。
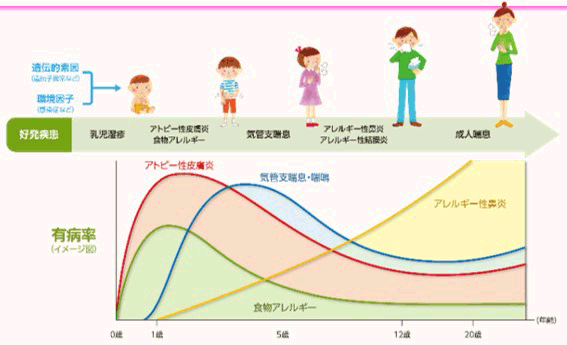
アレルギーマーチ
アトピー素因をもつ小児が成長するにつれて、複数のアレルギー疾患がまるで行進しているかのように次々と発症していく現象を、アレルギーマーチとよばれています。
乳児期に、牛乳や卵などのアレルゲンに曝露されることで、アトピー性皮膚炎や食物アレルギーによる下痢、腹痛、便秘などの消化器症状が出現します。生後6カ月頃から喘鳴(ゼイゼイ、ヒューヒューといった呼吸音)がするようになり、1~2歳頃には気管支喘息を発症します。
幼児期から学童期になると、牛乳や卵などの食物性アレルゲンだけでなく、ダニ、ホコリなどの吸入性アレルゲンによっても感作されるようになります。気管支喘息は7~8歳頃から徐々に症状は軽減しますが、逆に、アレルギー性鼻炎や結膜炎が増加します。このように、アトピー素因をもつ子供は、成長とともに次々と種々のアレルギー症状に悩まされることになります。ところで、アレルゲンが皮膚から侵入すると、感作を起こしアレルギーを起こしますが、逆に、経口摂取によりアレルゲンが体内に入ると、免疫反応は起こさず(免疫寛容といいます)、アレルギーは生じないと考えられています。従って、過度に特定の食品を控えるのは不要で、生後早い時期からスキンケアを開始することが、アレルギーマーチを抑える意味でも重要であると考えられます。
病態生理
アトピー性皮膚炎は、皮膚バリア機能、アレルギー炎症、痒み、環境要因、遺伝要因など多彩な要素が複雑に絡み合って形成されます。近年、アトピー性皮膚炎は免疫の異常、皮膚バリア機能の異常、痒みの異常の3つの要素が複雑に絡み合って起こる病気であるという考え方が重要視され、そのことをアトピー性皮膚炎の三位一体病態論とよばれています。
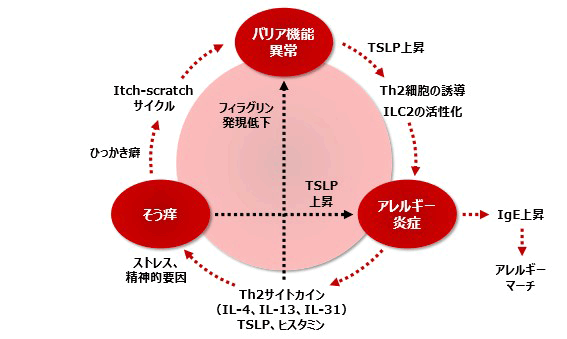
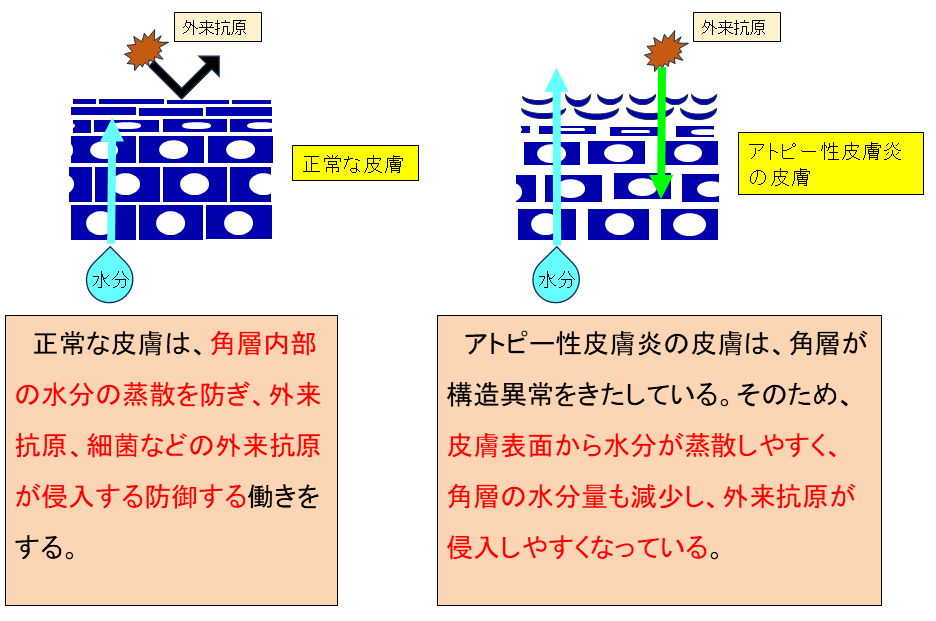
- ①皮膚バリア機能
皮膚バリア機能は、角層内部の水分の蒸散を防ぎ、アレルゲン(外来抗原)、細菌などの外界からの異物が侵入するのを防御する役割を担っています。正常な皮膚では、角層において皮脂、天然保湿因子、角質細胞間脂質が皮膚の水分量を一定に保っています。一方、乾燥した皮膚ではこれらの因子が減少し、角層が構造異常を起こしています。この構造異常により皮膚表面から水分が蒸散しやすく、角層の水分量も減少し、外界からの異物が侵入しやすくなっています。
皮膚バリア機能 フィラグリンは、皮膚バリア機能に重要な働きを果たす角層の蛋白です。フィラグリンの遺伝子変異により、皮膚バリア機能が障害されます。日本では、中等症以上のアトピー性皮膚炎患者のに20~30%のフィラグリン遺伝子変異が存在します。また、中等症から重症のほぼ全てのアトピー性皮膚炎患者は、フィラグリン遺伝子変異の有無にかかわらず、フィラグリン蛋白の発現が減少しています。フィラグリン遺伝子変異陽性患者は、アトピー性皮膚炎の重症化率、小児アトピー性皮膚炎における成人アトピー性皮膚炎への移行率、喘息をはじめとする他のアレルギー疾患の発症率いずれも高いとされています。
フィラグリン以外に、空気の乾燥、紫外線、必要以上の洗顔や摩擦(ナイロンタオルでごしごし洗うなど)、スキンケアの不備、発汗量の低下などによってもバリア機能の低下が起こります。栄養バランスの乱れやストレス、過労、睡眠不足なども、バリア機能が低下する要因となります。
- ②アレルギー炎症
搔きむしりなどによりダニ、ホコリ、花粉などのアレルゲンが皮膚の中へ侵入すると、表皮内に存在するランゲルハンス細胞と称する抗原提示細胞が抗原を取り込み、抗原特異的なT細胞を活性化し、Th2細胞が主体となる2型炎症を引き起こします。
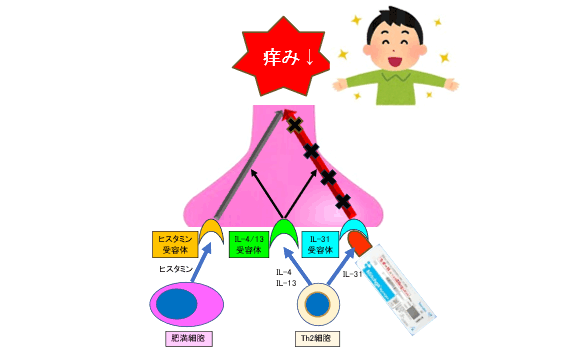
皮膚のバリア機能が崩れると、損傷を受けた皮膚表皮細胞からインターロイキン(IL-)25、33、thymic stromal lymphopoietin(TSLP)などのアラーミンという物質が放出されます。アラーミンは、皮膚に存在する自然免疫細胞に働きかけ、IL-4、IL-5、IL-13といった2型サイトカインの産生を促進します。2型サイトカインは、リンパ節においてT細胞をTh2細胞に分化させ、2型炎症が誘導されます。Th2細胞からは、IL-4、IL-5、IL-13、IL-31など、アレルギー炎症やバリア機能、痒みに関わる多くのサイトカインが産生されます。さらに、Bリンパ球に働きIgE抗体の産生を促します。IgE抗体はアレルゲンと結合し、肥満細胞からヒスタミンなどの化学伝達物質が放出され、アレルギーを引き起こします(獲得免疫)。このように、自然免疫が獲得免疫を誘発し、免疫反応が展開されます。
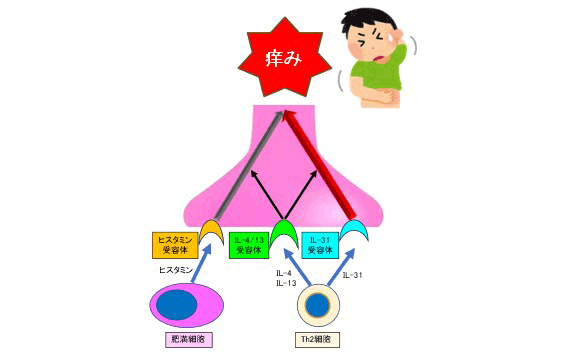
- ③痒み
痒みは、外傷や掻破などを契機に痒みを引き起こすメディエーターが産生され、それらが皮膚に分布する末梢神経の受容体に結合し、脊髄を経由し脳にシグナルが伝達することにより感知されます。痒みのあるところにはアレルギー炎症が生じ、様々なサイトカインが分泌されます。痒みは「ヒスタミン依存性の痒み」と「ヒスタミン非依存性の痒み」に大別されます。ヒスタミン依存性の痒みは、肥満細胞からヒスタミンなどが放出され、末梢神経上のヒスタミン受容体に結合することにより痒みが生じます。近年、ヒスタミン非依存性の痒みのメディエーターとして、IL-31が注目されています。IL-31は、アトピー性皮膚炎や結節性痒疹の痒みのメディエーターとして中心的な役割を果たしています。IL-31 は主にTh2細胞から産生され、末梢神経上のIL-31受容体に結合することにより痒みを引き起こします。IL-31は末梢神経を伸長させ、痒みや掻破を助長させるとも考えられています。ヒスタミン、IL-31をメディエーターとする痒みはともに、Th2細胞から産生されるIL-4、IL-13により活性化されます。
痒みにより皮膚を掻破すると、皮膚バリア機能障害およびアレルギー炎症はさらに悪化し、痒みが強まるといった悪循環に陥ります。このことを、痒みと掻破の悪循環「Itch-scratchサイクル」といいます。

- ④発症因子・悪化因子
アトピー性皮膚炎の発症因子・悪化因子は、アレルゲンによるもの、アレルゲン以外によるもの、その他に分けられます。
アレルゲンによるものとして、ダニ、ホコリ、花粉、カビ、動物の毛、食物などがあげられます。
アレルゲン以外のものとして、空気の乾燥、紫外線、石鹸、洗浄剤、化粧品、摩擦(ナイロンタオルでごしごし洗うなど)、スキンケアの不備、発汗量の低下、汗刺激(特に夏場)、掻破行動、熱すぎる入浴温度(38~40℃が至適温度)などがあげられます。
その他として、栄養バランスの乱れ、ストレス、過労、睡眠不足などがあげられます。
- ⑤遺伝要因
それほど強い遺伝ではありませんが、アトピー性皮膚炎の両親から子供に遺伝する場合、アレルギーを起こしやすい体質(アトピー素因)を受け継ぐと考えられています。この場合、必ずしも同じアレルギー疾患が継承されるとは限りません。親がアレルギー性鼻炎で子供がアトピー性皮膚炎として発症するといったケースも多々みられます。現在、アトピー性皮膚炎に関連したと考えられる数多くの遺伝子が報告されつつあります。
臨床症状
- ①乳児期(2歳未満)
乳児早期には、頬部、額、頭部に乾燥、発赤が認められます。症状が強いと、掻破により皮疹は湿潤性となり、痂疲を形成します。次第に耳周囲、口周囲、下顎部、頚部、腋窩、肘窩に皮疹が拡大し、さらに、体幹、四肢全体にも皮疹が出現します。
- ②幼児期・学童期(2歳~12歳)
顔面の皮疹は減少し、頚部、腋窩、肘窩、膝窩、手関節、足関節などが病変の主体となってきます。重症例では、皮疹を掻破することにより、苔癬化、痒疹結節といった症状をきたすことがあります。また、体幹、四肢では鳥肌様の乾燥皮膚を呈します。
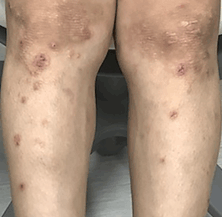
- ③思春期・成人期
顔面、頚部、胸部、背部など上半身に皮疹が強い傾向を示します。皮疹が顔面から頚部に顕著にみられる場合、痒みの強い皮疹が体幹、四肢に多発する場合、全身に拡大し、紅皮症といった症状に至る場合などがあります。
診断基準
診断基準は、以下のようになっています。①痒み、②特徴的皮疹と分布、③慢性・反復性の経過(乳児では2カ月以上、その他では6カ月以上を慢性とします)の3つの基準を満たすものをアトピー性皮膚炎と診断します。

診断や重症度の目安となるマーカー
- ①血清IgE値
血清総IgE値は、アレルギー疾患患者で高値を示します。アトピー素因を示していると考えられ、アトピー性皮膚炎の短期的な病勢の変化は反映しません。但し、長期的コントロールの指標にはなり得ます。また、血液検査にて、それぞれのアレルゲンに対する特異的IgEを図ることも可能です。当クリニックでは、ダニ、ホコリ、花粉などアレルギー症状の起きやすい39種類ものアレルゲンを同時に検査できる、Viewアレルギー39を取り入れています。検査費用は3割負担で約5000円となります。なお、当クリニックでは、10歳未満の子供さんの血液検査は行っていませんので御了承下さい。
アトピー性皮膚炎の中には、血清総IgE値が正常値かそれに近く、各種アレルゲンに対する特異的IgEが存在しない、内因性アトピー性皮膚炎があります。アトピー性皮膚炎の約20%を占め、女性に多い、発症年齢が遅い、重症度が低い、金属アレルギーの合併が多い、フィラグリン遺伝子変異が少ない、Th1型反応優位などの特徴があげられます。
- ②末梢血好酸球数
好酸球は白血球の一種で、寄生虫排除に貢献するだけでなく、アレルギー疾患においても中心的な役割を果たします。アトピー性皮膚炎では、重症度に相関して増加するため、病勢を反映していると考えられています。
- ③血清LDH(LD)値
肝機能の項目に入っている検査値で、アトピー性皮膚炎では、皮膚の炎症の組織障害の程度を反映しているとされています。重症例では上昇し、病勢のマーカーとされています。
- ④血清TARC値
TARC (Thymus and Activation-Regulated Chemokine)は、表皮角化細胞などから産生されるケモカインです。ケモカインとは、白血球などの遊走を引き起こし炎症の形成に関与するサイトカインで、アトピー性皮膚炎において、TARCはアレルギー炎症を誘発するTh2細胞を病変部へ遊走させる働きがあります。血清TARC値はアトピー性皮膚炎の重症度に一致して上昇し、末梢血好酸球数、血清LDH(LD)値に比べ、病勢をより鋭敏に反映するとされています。年齢別の基準値は、以下に示す通りです。
TARC値の基準値
| 6カ月以上12カ月未満 | 1367pg/mL未満 |
| 1歳以上2歳未満 | 998pg/mL未満 |
| 2歳以上15歳未満 | 743pg/mL未満 |
| 成人(15歳以上) | 450pg/mL未満 |
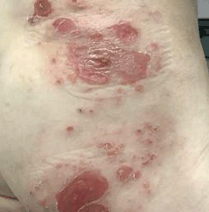
合併症
アトピー性皮膚炎の重症例では免疫力が低下しているため、カポジ水痘様発疹症(単純疱疹の項を参照)、伝染性膿痂疹(とびひの項を参照)、伝染性軟属腫(水いぼの項を参照)などの皮膚感染症をしばしば合併します。また、目のまわりを頻回にこすっていると、白内障や網膜剥離などの眼症状をきたすことがあります。
治療
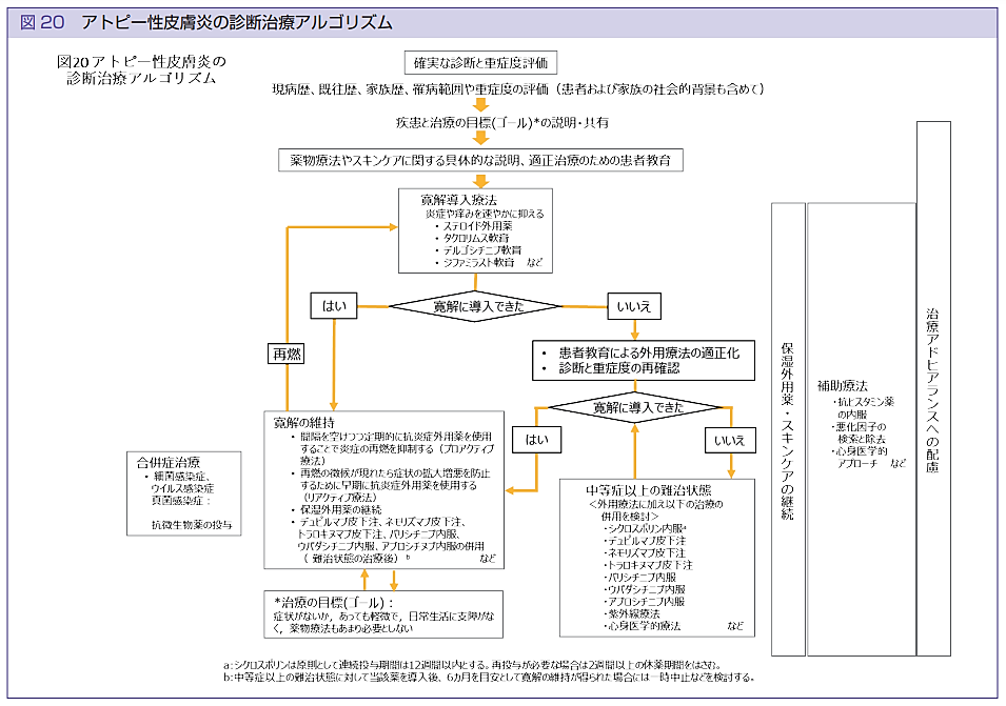
「アトピー性皮膚炎診療ガイドライン2024」では、アトピー性皮膚炎の治療目標は、「症状がないか、あっても軽微で、日常生活に支障がなく、薬物療法もあまり必要としない状態に到達し、それを維持すること」とされています。即ち、日常生活に支障のない程度の症状を維持することが治療の最終目標と考えられています。
かつては、保湿剤によるスキンケアにより皮膚バリア機能を改善し、ステロイド外用薬やプロトピック軟膏0.1%、プロトピック軟膏0.03%小児用(免疫抑制剤)外用によりアレルギー炎症を抑え、抗ヒスタミン薬の内服により痒みを抑え、中等症以上では紫外線治療の併用、重症例では、少量のステロイド内服薬やシクロスポリン(免疫抑制剤)を併用することが基本的な治療法でした。
スキンケアによって皮膚バリア機能の改善を図り、アレルゲンが皮膚から体内に侵入するのを防ぐことができます。また、アトピー素因を持った乳幼児では特に、生後早い時期からスキンケアを開始することが、アレルギーマーチを抑える意味でも重要です。スキンケアでは、ヘパリン類似物質含有製剤、ワセリン、尿素製剤をはじめとする保湿剤を塗布し、皮膚の乾燥を防ぎます。入浴の際、体を擦りすぎず、添加物の入っていない石鹸やボディーソープを用いてよく泡立て、手を使って洗います。入浴温度は38℃~40℃程度に設定します。毎日の掃除、寝具のカバーを週1回洗うなどして室内は清潔に保ちます。夏場は、少量の汗がにじむ程度の弱めの冷房温度に設定し、冬場では加湿器をつけるなど、適度な湿度が保てるようにします。汗をかいたらそのままにせず、シャワーなどで洗い流すか、濡らしたタオルですぐにふき取ることが肝心です。掻いて皮膚を傷つけないよう、爪は短めに切るなどの手入れも大切です。
外用剤は、治療効果を発揮する主成分である主剤と、薬物の安定化、経皮吸収の亢進、外用局所の保護、使用感をよくするなどの役割をなす基剤より構成されます。主な基剤として、軟膏、クリーム、ローション、テープ、スプレーなどがあります。軟膏のほとんどはワセリンを主体とした油脂性基剤です。皮膚の保護作用に秀でるものの、べとつき感が欠点です。乾燥病変、軽度の湿潤、びらん面、潰瘍、亀裂部など適用範囲が広く、皮膚乾燥の目立つ秋から春にかけてよく用いられます。クリームは、さらっとした親水性基剤からなる。水の中に油が分散した水中油型(oil in water : o/w)と油の中に水が分散した油中水型(water in oil : w/o)に大別されます。
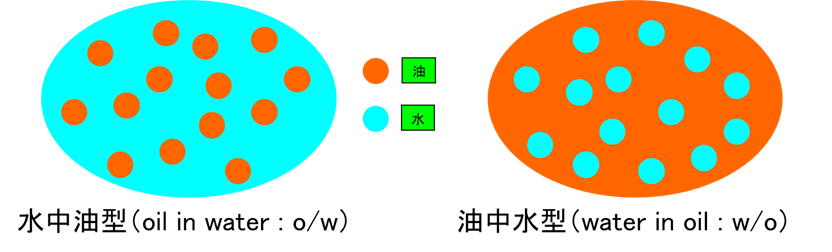
水中油型の方がさらっとした使用感があり、高い経皮吸収作用をもちます。一方、油中水型の方が、優れた皮膚保護作用を有します。テープは密封する作用があり、苔癬化局面、痒疹結節などに用いられます。ローションは主に頭皮に使用されます。伸展性、使用感が優れているものの、軟膏、クリームに比べ治療効果が劣ります。高度の乾燥病巣、湿潤、びらん面、創部には適しません。クリームやローションは、発汗量の多い夏場によく使用されます。最近では、泡状の保湿剤が発売され、春から秋にかけ、比較的軽度の乾燥皮膚に対し用いられるようになりました。
ステロイド外用薬は強いもの順に、ストロンゲスト、ベリーストロング、ストロング、ミディアム、ウィークの5段階に分けられます。前腕におけるステロイド外用薬の吸収率を1.0とすると、角質の厚い足底では0.14、下顎では13、陰嚢では42と部位による吸収率が著しく異なります。また、乳幼児、高齢者の皮膚は、高い経皮吸収率を示します。従って、吸収率の高い部位および乳幼児、高齢者には、強いステロイド外用薬の使用はできるだけ避け、顔面には、ミディアムクラス以下の外用薬から開始します。重症度に応じたステロイド外用薬の選択も重要で、重症例ではベリーストロングないしストロングクラス、中等症ではストロングないしミディアムクラス、軽症ではミディアムクラス以下のステロイド外用薬を選択します。
ステロイド外用薬を塗る量の目安として、1 Finger-Tip Unit(1FTU)があります。1FTUは、直径5mmのチューブから絞り出される軟膏またはクリームが、大人の人差し指の先端から第1関節までにのる量(約0.5g)で、大人の両手掌に塗る量に相当します。
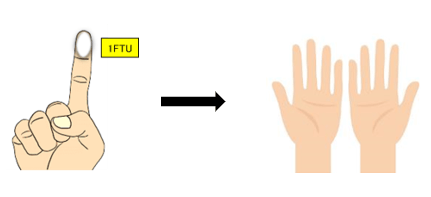
1回外用における年齢別部位別使用量の目安は以下の表に示す通りです。
すり込み過ぎず,ティッシュペーパーが落ちない程度をめどに塗りましょう。
1回外用における年齢別部位別使用量の目安(単位:FTU)
| 顔・首 | 片腕・片手 | 片脚・片足 | 胸・腹 | 背中(臀部含む) | |
|---|---|---|---|---|---|
| 3~6カ月 | 1 | 1 | 1.5 | 1 | 1.5 |
| 1~2歳 | 1.5 | 2 | 3 | 3 | 3.5 |
| 3~5歳 | 1.5 | 1.5 | 2 | 2 | 3 |
| 6~10歳 | 2 | 2.5 | 4.5 | 3.5 | 5 |
| 成人 | 2.5 | 片腕3、 片手1 |
片脚6、 片足2 |
7 | 7 |
ステロイド外用薬の副作用は、皮膚の菲薄化、血管壁の脆弱性(もろくなること)、毛包脂腺系の異常活性化、易感染性の更新などに大別されます。以下に、主な副作用を示します。
ステロイド外用薬の主な副作用
- 皮膚萎縮
- 皮膚萎縮線条
- 皮膚乾燥
- 毛細血管拡張
- ステロイド潮紅
- ステロイド紫斑
- ステロイドざ瘡
- 口囲皮膚炎
- 多毛
- 感染症の誘発
- 創傷治癒遅延
- 接触皮膚炎
プロトピック軟膏・コレクチム軟膏・モイゼルト軟膏・ブイタマークリーム
1999年、16歳以上の成人アトピー性皮膚炎に、プロトピック軟膏0.1%が、2003年、2歳以上15歳以下の小児に対し、プロトピック軟膏0.03%小児用が発売開始となりました。但し、プロトピック軟膏0.03%小児用は、16歳以上の成人に対しても使用可能となっています。本剤は、体の過剰な免疫反応を抑えて、アレルギー炎症や免疫を軽減させる軟膏です。有効成分の分子量が大きいため、バリア機能が低下した皮膚からは吸収されますが、正常な皮膚からはほとんど吸収されないといった特徴があります。また、ステロイド外用薬のような副作用は出現しないため、安心して長期間外用できます。但し、使用開始後しばらくは、刺激感やほてりを呈することが多いため、ミディアムクラスのステロイド外用薬と交互に塗布することもあります。なお、びらんや傷がある部位や感染している部位への使用はできません。
2020年6月、ヤヌスキナーゼ(JAK)という酵素の働きを阻害することでアレルギー炎症や痒みを改善させる免疫調整薬、コレクチム軟膏0.5%が16歳以上の成人アトピー性皮膚炎に対し販売開始となりました。2021年6月、コレクチム軟膏0.25%が2歳以上16歳未満のアトピー性皮膚炎に対し発売され、コレクチム軟膏0.5%は2歳以上の小児アトピー性皮膚炎への適応拡大となりました。2023年1月、コレクチム軟膏0.25%は、6カ月以上2歳未満の乳幼児への適応拡大となり、症状に応じて、コレクチム軟膏0.5%の6カ月以上2歳未満の乳幼児への使用も可能となりました。
2022年6月、ホスホジエステラーゼ4(PDE4)という、炎症反応にかかわる酵素を阻害することにより、アトピー性皮膚炎のアレルギー炎症や痒みを抑える抗炎症薬、モイゼルト軟膏1%、0.3%が発売開始となりました。モイゼルト軟膏1%は、15歳以上70歳以下の成人アトピー性皮膚炎に、モイゼルト軟膏0.3%は、2歳以上14歳以下の小児アトピー性皮膚炎に適応されます。但し、2歳以上14歳以下の小児では、症状に応じモイゼルト軟膏1%を使用も可能ですが、15歳以上70歳以下では、モイゼルト1%のみ使用可能です。2023年12月、モイゼルト軟膏1%、0.3%ともに、生後3カ月の乳幼児にも使用可能となりましたが、乳幼児には、モイゼルト0.3%からの使用をすすめます。
プロトピックは、特に眼瞼の炎症には効果的ですが、ただれた皮膚や敏感肌には使用を避けるべきです。顔面、眼瞼にプロトピックを使用する際、保湿剤を外用後、ミディアムクラスのステロイド外用薬とプロトピック軟膏0.03%小児用(可能であればプロトピック軟膏0.1%)を1日おきに塗布し、プロトピックを外用しても違和感がなくなった時点でプロトピック主体の外用に徐々に移行するのがよいと思われます。
2024年10月、芳香族炭化水素受容体(AhR)調整外用薬、ブイタマークリームが発売開始となりました。主成分のタピナロフは、AhRを活性化することにより、種々の遺伝子に作用し、皮膚の炎症を抑制します。
適応症:アトピー性皮膚炎、尋常性乾癬
アトピー性皮膚炎では、成人および12歳以上の小児に対し、1日1回適量を患部に塗布します。尋常性乾癬では、成人に対し、1日1回適量を患部に塗布します。
主な副作用として、毛包炎やざ瘡、接触皮膚炎、アトピー性皮膚炎、尋常性乾癬の悪化、頭痛などがあげられます。
経験論ですが、ブイタマークリームは、アトピー性皮膚炎より尋常性乾癬により高い効果を発揮する傾向にあり、アトピー性皮膚炎では、比較的軽度の皮疹に対し用いる方がより効果的と考えられます。頭痛は、外用1週間程度で軽減することがあり、外用量を少なくすることにより改善することもあります。
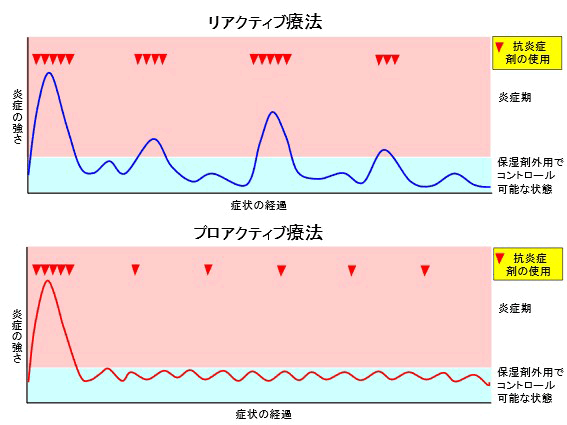
リアクティブ療法とプロアクティブ療法
アトピー性皮膚炎では、見た目には炎症が改善しても組織学的には炎症が残存しているため、外用薬を急に中止すると炎症が再燃します。従来、リアクティブ療法という治療法が標準的に行われてきました。リアクティブ療法とは、症状が悪化した時のみステロイド外用薬やプロトピック軟膏、コレクチム軟膏、モイゼルト軟膏、ブイタマークリームなどの抗炎症剤を外用し、症状が落ち着いたら保湿剤のみ外用することを繰り返す治療法です。それに対し、プロアクティブ療法とは、ステロイド外用薬などで炎症を落ち着かせたあとも、炎症があった部位に抗炎症剤を週2回程度外用することで炎症のない状態を維持し、最終的には保湿剤のみでコントロールする治療法です。リアクティブ療法とプロアクティブ療法は、患者さんの症状に応じて使い分けます。軽症例ではリアクティブ療法が、重症例で慢性化した場合には、プロアクティブ療法がより適した治療法と考えられます。
2018年以降、既存治療で効果不十分な新規アトピー性皮膚炎治療薬が次々と承認適応されるようになりました。それに伴い、アトピー性皮膚炎に対する治療選択の幅が飛躍的に拡大しつつあります。
【デュピクセント】
デュピクセントは、IL-4およびIL-13を介したシグナル伝達経路は2型炎症反応に寄与し、アトピー性皮膚炎の病態に重要な役割を果たしています。2018年4月、既存治療で効果不十分な中等症から重症のアトピー性皮膚炎に対し、ヒト型抗ヒトIL-4/13受容体モノクローナル抗体デュピクセント皮下注300mgシリンジが販売開始となりました。2020年11月、デュピクセント皮下注300mgペン(オートインジェクター製剤)も発売され、在宅自己注射時の利便性が向上されました。さらに、2025年11月、デュピクセント皮下注200mgペンが発売開始となり、在宅自己注射時の利便性がより一層高まることが期待されます。
デュピクセントの作用機序
Th2細胞から分泌されるIL-4、IL-13のシグナル伝達をブロックし、皮膚バリア機能の低下、易感染性、掻破による皮膚バリア破壊、アレルギー炎症、痒みを抑えることによって、皮膚症状や痒みなどを改善させます。
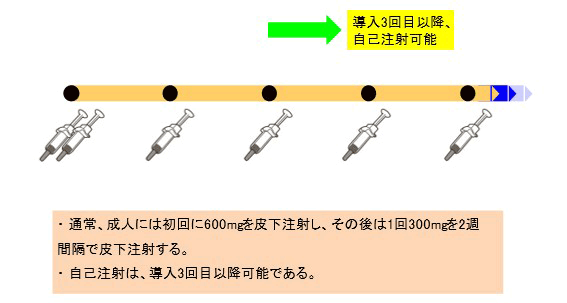
対象年齢、投与方法と投与スケジュール
15歳以上の成人に対し、初回2本(600mg)、その後2週間隔で1本を皮下注射します。注射による疼痛を緩和するため、45分以上前に室温に置いておきます。注射に適した部位は、上腕部外側、腹部(へそ周り5cmは避けて下さい)、大腿部の3カ所です。
2023年9月25日、生後6カ月以上の乳幼児、小児アトピー性皮膚炎に対し適応追加となりました。通常、生後6カ月以上の小児にはデュピルマブ(遺伝子組換え)として体重に応じて以下を皮下投与します。
生後6カ月以上の乳幼児・小児における投与量と投与スケジュール
| 体重 | 投与量(初回) | 投与量(2回目以降) | 投与間隔 |
|---|---|---|---|
| 60kg以上 | 600mg | 300mg | 2週間隔 |
| 30㎏以上 60㎏未満 |
400mg | 200mg | 2週間隔 |
| 15㎏以上 30㎏未満 |
300mg | 300mg | 4週間隔 |
| 5㎏以上 15㎏未満 |
200mg | 200mg | 4週間隔 |
デュピクセントが生後6カ月以降への適応年齢拡大されたことによって、本剤が、アレルギーマーチを抑える薬剤となり得る可能性があります。
薬剤費・自己負担額
2024年4月現在、薬剤費・自己負担額は下記の表に示す通りです。
成人におけるデュピクセント300mg(ペン型)の薬剤費・自己負担額(2024年11月現在)
| 薬剤費(1本あたり) ペン型300mg:53659円 シリンジ型300mg:61523円 |
ペン型300mg | シリンジ型300mg | |||
|---|---|---|---|---|---|
| 初回 2本 |
2回目以降 1本 |
初回 2本 |
2回目以降 1本 |
||
| 107318円 | 53659円 | 123046円 | 61523円 | ||
| 自己負担額 | 3割負担 | 32195円 | 16098円 | 36914円 | 18457円 |
| 2割負担 | 21464円 | 10732円 | 24609円 | 12305円 | |
| 1割負担 | 10732円 | 5366円 | 12305円 | 6152円 | |
主な副作用
重大な副作用として、まれにアナフィラキシーショック(呼吸困難・咽頭浮腫、血圧低下,蕁麻疹など)があります。そのため、初回投与後30分間当院で待機し、体調に変わりがないことを確認してから帰宅して頂きます。その他、結膜炎、注射部位反応(紅斑、疼痛、腫脹等)、単純ヘルペス感染症などが出現することがあります。
高額療養費制度
1カ月(その月の1日~末日)の間に医療機関の窓口で支払うべき額(自己負担額)が一定の金額を超える場合,自己負担額を一定額(自己負担上限額)にまで抑えることができる、高額療養費制度があり,医療費負担が軽減されます。自己負担の月間上限額は,年齢や世帯の所得により異なりますので,ご自身がどの適用区分に該当するかは,ご加入されている医療保険の保険者にお問い合わせ下さい。また,こちらのリンクをもご参照ください(デュピクセントホームページ)【生物学的製剤「高額療養費制度」】。
ひとり親家庭医療の助成制度は高校卒業まで可能ですが,市によって多少金額が異なりますので,市のホームページなどでご確認下さい。高校卒業後もデュピクセント治療を続ける場合,例えば大学の互助会や企業の付加給付など福利厚生などをご利用頂くとよいかと思われます。
自己注射
デュピクセント導入3回目以降は、在宅での自己注射が可能です。兵庫県では、一回につき6本まで処方が可能です。使用した注射は用意された袋に入れ、クリニックか薬局へ持参して下さい。
デュピクセントの治療実績
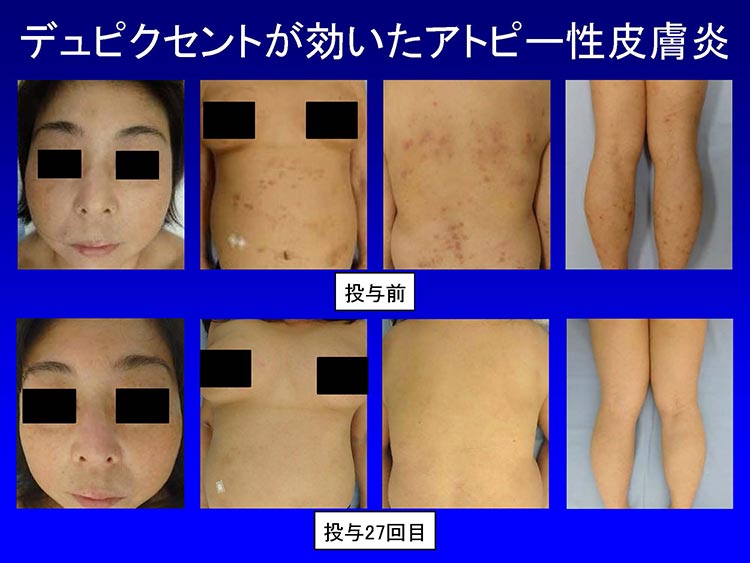
当院では、2026年4月28日までに、アトピー性皮膚炎患者155名(うち、14歳以下の小児36名)に導入しました。
2023年6月26日、既存治療で効果不十分な結節性痒疹に対する適応拡大となりました。
対象年齢は15歳以上です。用法および用量は、初回に600mg、その後は 1 回300mgを 2 週間隔で皮下投与します。
2024年2月9日、既存治療で効果不十分な特発性の慢性蕁麻疹に対し適応追加となりました。
対象年齢は12歳以上です。用法および用量は、以下の用量を皮下投与します。
【12歳~14歳の小児】
30kg以上60kg未満:初回に400mg、その後は 1 回200mgを2 週間隔。
60kg以上:初回に600mg、その後は 1 回300mgを 2 週間隔。
【15歳以上の成人】
初回に600mg、その後は 1 回300mgを 2 週間隔。
内服JAK阻害薬
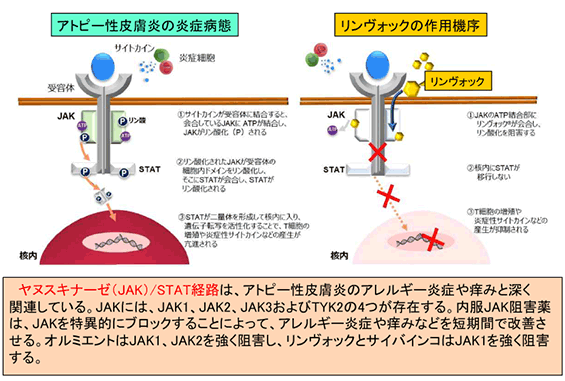
内服JAK阻害薬とは,アトピー性皮膚炎のアレルギー炎症や痒みに関わりのあるヤヌスキナーゼ(JAK)/STAT経路をブロックすることによって、皮膚症状や痒みなどを短期間で改善させる内服薬です。アトピー性皮膚炎の適応をもつ薬剤には、オルミエント(2mg、4mg)、リンヴォック(15mg、30mg)、サイバインコ(50mg、100mg、200mg)の3種類があります。
JAKには、JAK1、JAK2、JAK3及びTYK2の4つが存在します。オルミエント錠(2mg、4mg)は、関節リウマチに適応のJAK1およびJAK2 を強く阻害し、2020年12月、既存治療で効果不十分な15歳以上の成人アトピー性皮膚炎に対し追加適応となりました。通常4mg錠を、1日1錠経口投与しますが、症状に応じて1日1回2mgを投与する場合があります。
2024年3月、2歳以上(錠剤が内服できる患児に限る)の小児へ年齢適応拡大となりました。投与量は以下の通りです。
●体重30kg以上の小児および成人:通常4mg/日、必要に応じて2mg/日に減量
●体重30kg未満の小児:通常2mg/日、必要に応じて1mg/日に減量
リンヴォック(15mg、30mg)は、関節リウマチ、関節症性乾癬に適応のJAK1を強く阻害し、2021年8月、既存治療で効果不十分な12歳以上かつ体重30kg以上の小児および成人アトピー性皮膚炎に対し追加適応となりました。通常、成人には1日1回15mgを経口投与し、症状に応じて1日1回30mgを投与することができます。通常、12歳以上かつ体重30kg以上の小児には1日1回15mgを経口投与します。
サイバインコ(50mg、100mg、200mg)は、JAK1を強く阻害し、2021年12月、既存治療で効果不十分な12歳以上(体重制限なし)の小児および成人アトピー性皮膚炎に対し販売開始となりました。通常、成人および12歳以上の小児には1日1回 100mgを経口投与し、症状に応じて1日1回200mgを投与することができます。なお、腎臓に中等度または重度の障害がある方や強いCYP2C19阻害薬(フルコナゾール、フルボキサミンなど)を使用している方は、1日1回50mgを経口投与します。いずれの薬剤も、ステロイド外用薬やプロトピック軟膏などによる治療を6カ月以上行うも十分な効果が得られなかった方などが適応となります。
投与前には、血液検査、胸部レントゲン検査にて、主に以下のことを確認します。但し、健康診断などで半年以内にレントゲン検査を受けられた場合、当クリニックへ検査結果を持参し、異常がなければ胸部レントゲン検査は不要となります。
- 感染症にかかっていないか。
- 結核にかかっていないか。
- 悪性腫瘍にかかっていないか。
- B型肝炎ウイルスに感染していないか。
- 血液中の好中球数、リンパ球数、ヘモグロビン値、血小板数(サイバインコ)に異常がないか。
- 肝機能異常、腎機能異常はないか。
妊娠または妊娠している可能性のある方,授乳中の方には投与できません。悪性腫瘍の既往のある方は,悪性腫瘍の発現率が高くなるとの報告があり、注意が必要です。また、中等度以上の腎機能障害がある方は、用量減量の上、慎重な投与が必要です。
投与後も定期的に検査を施行します。血液一般検査は、投与後1-2カ月後に行い、その後2~4カ月に1度の間隔で行います。B型肝炎、結核を含めた血液検査および胸部レントゲン検査は、年に1~2回は行います。
2025年4月、オルミエントの薬価が改正されました。2025年4月現在、オルミエント、リンヴォック、サイバインコの薬価および28日分の自己負担額(3割負担)は以下の通りです。
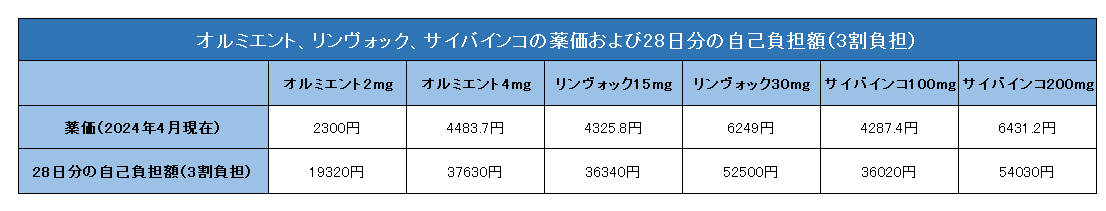
医療費助成制度に関しては,デュピクセントの項をご参照下さい。
主な副作用
重大な副作用として、感染症(肺炎,帯状疱疹,結核など)、消化管穿孔、静脈血栓塞栓症、好中球減少、リンパ球減少、ヘモグロビン減少、血小板減少(サイバインコ)、肝機能障害などがあげられます。好中球数1000/mm3未満,リンパ球数500/mm3未満,ヘモグロビン値8g/dL未満、血小板数50000/mm3未満(サイバインコ)になった場合、一旦投与を中止します。その他の副作用として、悪心・嘔吐、上気道感染、気管支炎、単純ヘルペスなどがあります。副作用の程度によっては、総合病院や大学病院へ紹介する場合もあります。
ミチーガ
 2022年8月、ヒト化抗ヒトIL-31受容体Aモノクローナル抗体ミチーガ皮下注用60mgシリンジが発売されました。本剤は、痒みを誘発するサイトカインIL-31受容体に結合し、IL-31の働きや伝達を阻害します。ミチーガは既存治療で効果不十分なアトピー性皮膚炎の痒みに対し効果を発揮します。
2022年8月、ヒト化抗ヒトIL-31受容体Aモノクローナル抗体ミチーガ皮下注用60mgシリンジが発売されました。本剤は、痒みを誘発するサイトカインIL-31受容体に結合し、IL-31の働きや伝達を阻害します。ミチーガは既存治療で効果不十分なアトピー性皮膚炎の痒みに対し効果を発揮します。
2023年6月1日より、ミチーガの自己注射が可能となりました。最短ではミチーガ投与前とミチーガの初回投与の2回指導を受け、2回目の投与から在宅での自己注射が可能です。1回の処方は3本までで、3本処方された場合のみ、高額療養費制度(デュピクセントの項を参照)の対象となる可能性があります。
対象年齢、投与方法と投与スケジュール
13歳以上の小児、成人に対し、1回60mg(1本)を4週間隔で皮下投与します。注射に適した場所は,上腕部外側、腹部(へそ周り5cmは避けて下さい)、大腿部の3カ所です。室温保存なので、注射前に冷蔵庫から取り出してしばらく間を置く必要性はありません。
自己注射、高額療養費制度
2023年6月1日より、ミチーガの自己注射が可能となりました。最短ではミチーガ投与前とミチーガの初回投与の2回指導を受け、2回目の投与から在宅での自己注射が可能です。1回の処方は3本までで、3本処方された場合のみ、高額療養費制度(デュピクセントの項を参照)の対象となる可能性があります。
2024年6月11日、ミチーガ皮下注用30mgバイアルが発売開始となりました。対象者、対象年齢、用法、用量、自己負担額(結節性痒疹)は以下の通りです。
①既存治療で効果不十分なアトピー性皮膚炎に伴うそう痒(6歳以上13歳未満の小児)
通常、1回30mgを4週間隔で皮下投与します。
②既存治療で効果不十分な結節性痒疹(成人および13歳以上の小児)
通常、初回に30mg2本を皮下投与し、以降1回30mgを4週間隔で皮下投与します。
薬剤費・自己負担額
2024年6月現在、ミチーガ60mgの薬剤費・自己負担額は以下の通りです。
ミチーガ60mgの薬剤費・自己負担額(2024年6月現在)
| 薬剤費(1本あたり) | 116426円 | |
|---|---|---|
| 自己負担額 | 3割負担 | 34927円 |
| 2割負担 | 23285円 | |
| 1割負担 | 11642円 | |
なお、2024年6月現在、ミチーガ30mgシリンジの薬価は67112円です。結節性痒疹の自己負担額(3割負担の場合)は、初回のみ1回40267円、以降は1回20133円です。
主な副作用
重大な副作用として、まれにアナフィラキシーショック(呼吸困難・咽頭浮腫、血圧低下、蕁麻疹など)があります。そのため、初回投与後30分間当院で待機し、体調に変わりがないことを確認してから帰宅して頂きます。その他、細菌感染症、ヘルペスウイルス感染症、注射部位反応(内出血、紅斑、腫脹等)などが出現することがあります。
ミチーガの治療実績について
当院では、2026年4月28日までに、アトピー性皮膚炎患者38名(うち、12歳以下の小児13名)に導入しました。
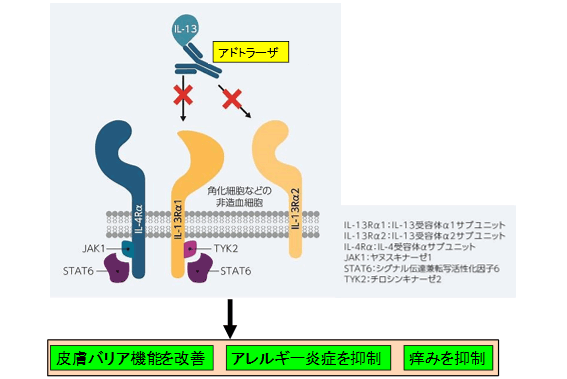
【アドトラーザ】
 2023年9月26日、既存治療で効果不十分なアトピー性皮膚炎アトピー性皮膚炎に対し、アドトラーザ皮下注150mgシリンジ(ヒト抗ヒトIL-13モノクローナル抗体)が発売開始となりました。アドトラーザは、IL-13に直接結合することで、アトピー性皮膚炎の皮膚バリア機能の改善、アレルギー炎症および痒みの抑制に寄与します。ステロイド外用薬やプロトピック軟膏などによる治療を6カ月以上行うも十分な効果が得られなかった方が適応となります。
2023年9月26日、既存治療で効果不十分なアトピー性皮膚炎アトピー性皮膚炎に対し、アドトラーザ皮下注150mgシリンジ(ヒト抗ヒトIL-13モノクローナル抗体)が発売開始となりました。アドトラーザは、IL-13に直接結合することで、アトピー性皮膚炎の皮膚バリア機能の改善、アレルギー炎症および痒みの抑制に寄与します。ステロイド外用薬やプロトピック軟膏などによる治療を6カ月以上行うも十分な効果が得られなかった方が適応となります。
2024年12月2日、アドトラーザ300mgペンが発売開始となりました。
アドトラーザの作用機序
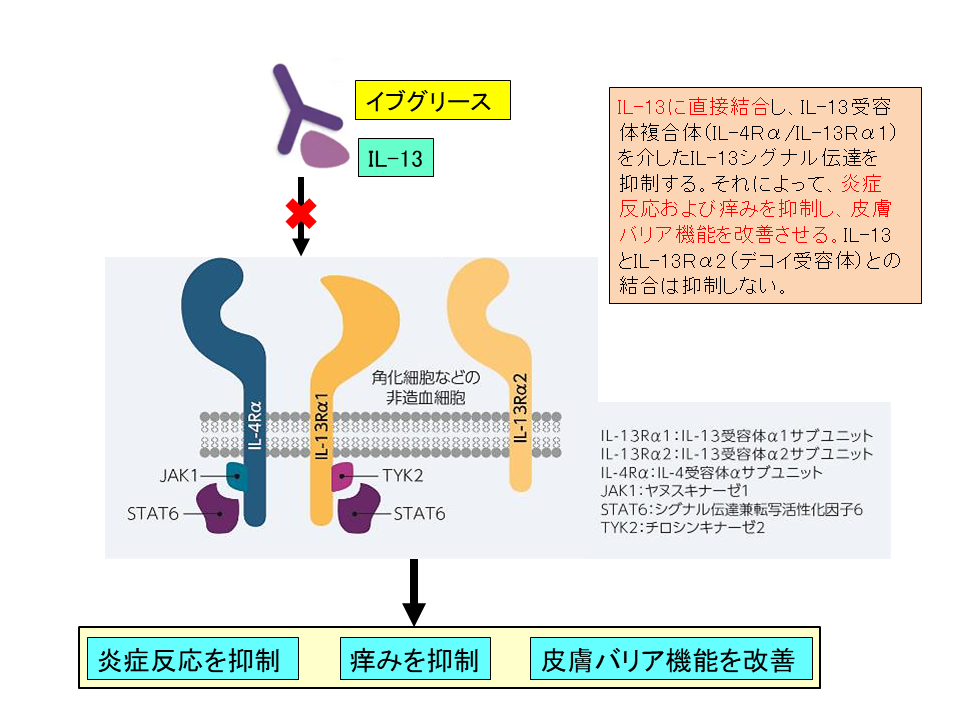
アドトラーザはIL-13Rα1およびIL-13Rα2(デコイ受容体)との相互作用を抑制しすることによって、炎症反応および痒みを抑制し、皮膚バリア機能を改善させます。
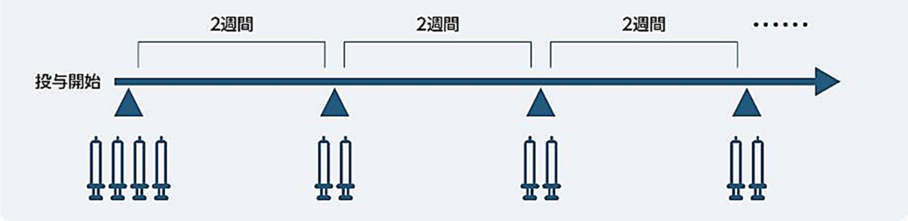
対象年齢、投与方法と投与スケジュール
15歳以上の成人に対し、150mgシリンジでは、初回4本、その後2週間隔で2本を皮下注射します。300mgペンでは、初回2本、その後2週間隔で1本を皮下注射します。投与30分前を目安に冷蔵庫から取り出し、外箱から出さずに室温に戻しておきます。注射に適した場所は,上腕部外側、腹部(へそ周り5cmは避けて下さい)、大腿部の3カ所です。初回投与では2カ所を、シリンジでは2本ずつ、ペンでは1本ずつ、2回目以降の投与では、シリンジでは1カ所2本もしくは2カ所を1本ずつ注射し、同じ部位に注射する場合、少なくとも3cmの間隔をあける必要があります。ペンでは1カ所に1本注射します。
例)シリンジの場合、初回投与時4本:左上腕部2本、右上腕部2本
2回目以降2本:左大腿部2本、もしくは左大腿部1本、右大腿部1本
2024年4月1日より、アドトラーザの自己注射が可能となりました。在宅での自己注射は、アドトラーザ150mg皮下注シリンジ、アドトラーザ300mg皮下注ペンともに、投与前と初回投与の2回指導を受け、2回目の投与から可能です。1回の処方はシリンジでは12本まで、ペンでは6本までとなっています。使用の際、冷蔵庫から室温に、シリンジでは30分以上、ペンでは45分以上おく必要があります。ペンはシリンジより一回分の価格が安く、薬剤費のみでは高額療養費の対象とはなりませんのでご注意下さい(高額療養費制度については、デュピクセントの項を参照)。
薬剤費・自己負担額
アドトラーザの薬剤費・自己負担額は以下の通りです。
アドトラーザの薬剤費・自己負担額(2024年12月2日現在)
アドトラーザ150mgシリンジ
| アドトラーザの薬剤費 1本あたり24182円 |
初回 4本 |
2回目以降 2本 |
|
|---|---|---|---|
| 薬剤費 | 96728円 | 48364円 | |
| 自己負担額 | 3割負担 | 29018円 | 14509円 |
| 2割負担 | 19346円 | 9673円 | |
| 1割負担 | 9673円 | 4834円 | |
アドトラーザ300mgペン
| アドトラーザの薬剤費 1本あたり41859円 |
初回 2本 |
2回目以降 1本 |
|
|---|---|---|---|
| 薬剤費 | 83718円 | 41859円 | |
| 自己負担額 | 3割負担 | 25115円 | 12558円 |
| 2割負担 | 16744円 | 8372円 | |
| 1割負担 | 8372円 | 4186円 | |
主な副作用
重大な副作用として、まれにアナフィラキシーショック(呼吸困難・咽頭浮腫、血圧低下、蕁麻疹など)があります。そのため、初回投与後30分間当院で待機し、体調に変わりがないことを確認してから帰宅して頂きます。その他、上気道感染(上咽頭炎、咽頭炎を含む)、注射部位反応(紅斑、疼痛、腫脹等)、結膜炎などが出現することがあります。
アドトラーザの治療実績について
当院では、2026年4月28日までに、アトピー性皮膚炎患者24名に導入しました。
イブグリース
2024年5月31日、既存治療で効果不十分なアトピー性皮膚炎アトピー性皮膚炎に対し、イブグリース皮下注250mg(ヒト抗ヒトIL-13モノクローナル抗体)シリンジ、オートインジェクターが同時発売されました。ステロイド外用薬やプロトピック軟膏などによる治療を6カ月以上行うも十分な効果が得られなかった方が適応となります。
イブグリースの作用機序
イブグリースはアドトラーザと同様、IL-13に直接結合することで、炎症反応および痒みを抑制し、皮膚バリア機能を改善させます。アドトラーザは、IL-13Rα1およびIL-13Rα2(デコイ受容体)との相互作用を抑制するのに対し、イブグリースは、IL-13受容体複合体(IL-4Rα/IL-13Rα1)を介したIL-13シグナル伝達を抑制し、IL-13とIL-13Rα2(デコイ受容体)との結合は抑制しないのが両者の大きな違いといえます。
対象年齢、投与方法と投与スケジュール
成人および12歳以上40kg以上の小児が対象となります。初回および2週後に1回2本(500mg)、4週以降、通常1回1本を2週間隔で皮下投与します。但し、皮疹の状態に応じて、4週以降、1回250mgを4週間隔で皮下投与することができます。
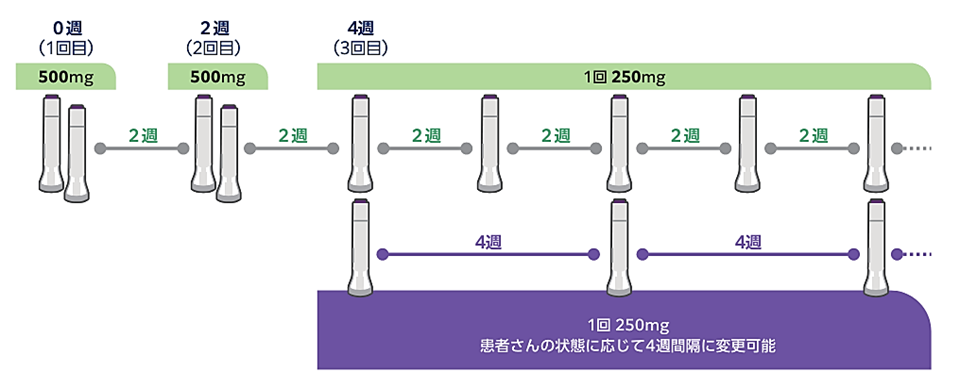
投与45分前を目安に冷蔵庫から取り出し、外箱から出さずに室温に戻しておきます。注射に適した場所は、上腕部外側、腹部(へそ周り5cmは避けて下さい)、大腿部の3カ所です。
薬剤費・自己負担額
イブグリースの薬剤費・自己負担額は以下の通りです。
イブグリースの薬剤費・自己負担額(2024年11月1日現在)
| 自己負担額 | 初回・2回目(1回2本) | 3回目以降(1回1本) |
|---|---|---|
| 3割負担 | 30469円 | 15235円 |
| 2割負担 | 20313円 | 10156円 |
| 1割負担 | 10156円 | 5078円 |
現在、自己注射は認可されていないため、通常、高額療養費制度(デュピクセントの項を参照)の対象とはなりません。但し、初回(2本)、2回目(2本)、3回目(1本)が全て同じ月に行われた場合(例えば、初回:2日、2回目:16日、3回目:30日)のみ、高額療養費制度の対象となることがあります。
主な副作用
重大な副作用として、まれにアナフィラキシーショック(呼吸困難・咽頭浮腫、血圧低下、蕁麻疹など)があります。そのため、初回投与後30分間当院で待機し、体調に変わりがないことを確認してから帰宅して頂きます。その他、結膜炎、注射部位反応(紅斑、疼痛、腫脹等)、単純ヘルペスウイルス感染症、好酸球増多などが出現することがあります。
イブグリースの治療実績について
当院では、2026年4月28日までに、アトピー性皮膚炎患者29名に導入しました。
2025年5月1日より、イブグリースの自己注射が可能となりました。在宅での自己注射は、2025年5月以降2回指導を受け、3回目から投与可能です。1回の処方は2週間隔では12本まで、4週間隔では3本までとなっています。使用の際、冷蔵庫から室温に45分以上おく必要があります。1回の処方で2週間隔では12本、4週間隔では3本にて高額療養費の対象となる可能性があります(高額療養費制度については、デュピクセントの項を参照)。
デュピクセント、ミチーガ、アドトラーザ、イブグリース、経口JAK阻害薬(オルミエント、リンヴォック、サイバインコ)の相違点(2025年6月2日現在)
デュピクセント、ミチーガ、アドトラーザ、イブグリースの相違点
 ※クリックすると大きく表示されます。
※クリックすると大きく表示されます。
経口JAK阻害薬の相違点
 ※クリックすると大きく表示されます。
※クリックすると大きく表示されます。
【アレルギー性鼻炎】
アレルギー性鼻炎とは
アレルギー性鼻炎とは、くしゃみ、鼻水、鼻づまりの3つの症状を引き起こす鼻粘膜のアレルギー疾患です。アレルギー性鼻炎には、通年性アレルギー性鼻炎と季節性アレルギー性鼻炎に分けられます。通年性アレルギー性鼻炎の原因として、ダニ、ハウスダストをはじめ、イヌ、ネコなどのペットの毛、ガ、ゴキブリなどの昆虫が含まれます。抗原は1年中存在するため、鼻炎の症状も年中あらわれます。一方、季節性アレルギー性鼻炎は、原因となる花粉が飛散する季節だけ症状があらわれます。
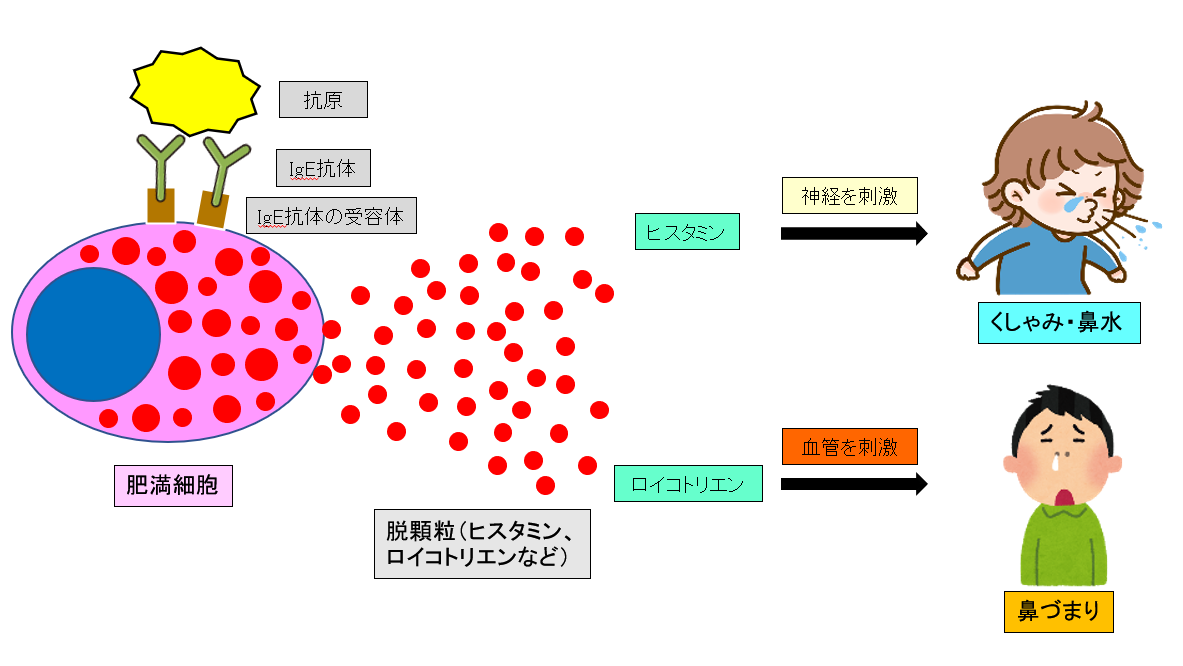
空気中を浮遊しているハウスダスト、ダニ、花粉などのアレルゲン(抗原)が鼻粘膜に付着すると、体内にIgE抗体が作られ、鼻粘膜の肥満細胞(マスト細胞)にくっつきます。再びアレルゲンが侵入すると、肥満細胞からヒスタミン、ロイコトリエンなどの化学伝達物質(ケミカルメディエーター)が遊離されます。このことを脱顆粒とよびます。放出されたヒスタミンは神経を刺激し、くしゃみ、鼻水を引き起こします。一方、ロイコトリエンは血管を刺激し、鼻づまりを誘発させます。
アレルギーの詳細については、アトピー性皮膚炎の項「アレルギー発症のしくみについて」(⇒アレルギーマーチのを参照)。
花粉症とは
花粉症とは、スギ、ヒノキなどの花粉が原因で起こるアレルギー疾患の総称です。
花粉症では、以下に示すような様々な症状があらわれます。
①くしゃみ・鼻水・鼻づまり(アレルギー性鼻炎)
花粉を外に出すため、くしゃみや鼻水が出ます。通常鼻水は、透明で水様性です。また、鼻づまりは、鼻粘膜の腫れにより引き起こされ、鼻呼吸がしづらくなります。
②目の痒みなど(アレルギー性結膜炎)
目の症状として、目の痒みのほか、結膜の充血や涙目(流涙症)などがあげられます。目をこすると、痒みが増強するのも特徴の1つです。
③喉の痒み・痛み・咳
抗原(花粉)が喉に到達すると、喉の痒みや痛み、イガイガ感、咳などが認められます。喘息の症状が出ることもあり、重症者に出現しやすい傾向にあります。
④肌荒れ
眼瞼周囲などに、発赤や痒みなどの症状がみられます。乾燥肌の方やアトピー性皮膚炎の患者さんに多くみられます。
⑤頭痛
鼻づまりが原因で、目の奥が痛い、頭が重いといった症状が出現します。
⑥発熱・倦怠感
重症例では、微熱や倦怠感などを感じることがあります。
花粉の飛散時期
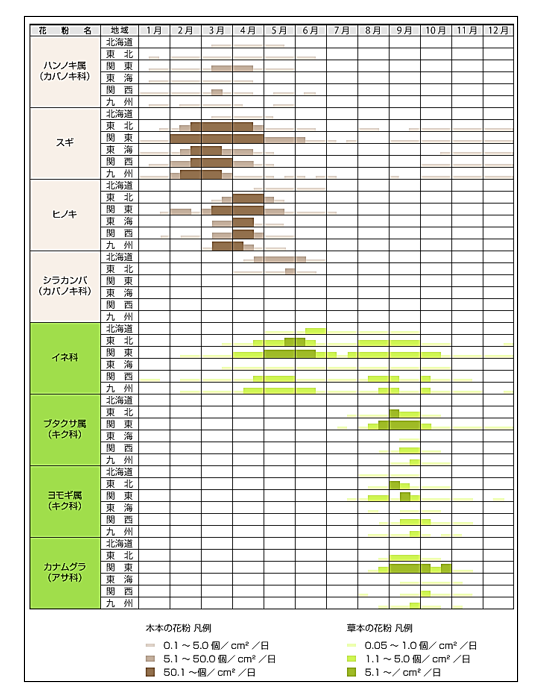


花粉の飛散時期は、花粉の種類、地域によって異なります。関西ではスギは2月から4月、ヒノキは3月から4月、イネ科(ハルガヤ、カモガヤ、オオアワガエリなど)は5月から6月、キク科(ブタクサ、ヨモギなど)、カナムグラは9月から10月頃飛散のピークを迎えます。しかしながら、スギ花粉は10月頃から少量の飛散が認められ、イネ科の雑草では、8月から9月に小さなピークが訪れます。
2026年のスギ花粉シーズンは、ほぼ例年並みの時期にスタートすると予想されています。大阪では、2月中旬頃飛散開始となる見込みです。
2026年、関西での花粉飛散量は例年並みですが、飛散量が多かった前年に比べ少な目と予想されています。スギ花粉、ヒノキ科花粉によるアレルギー性鼻炎をお持ちの患者さんは、少なくとも1月末から花粉対策を始めましょう。


ハウスダストアレルギーとは
ハウスダストアレルギーとは、室内でハウスダストを吸入した際生じるアレルギー反応です。ハウスダストは1mm以下のチリやホコリで、ダニの死骸やフン、カビ、花粉、細菌など多くのものが含まれています。非常に軽いため、人が動いただけで容易に空中を浮遊します。
ハウスダストアレルギーの症状
基本的には花粉症でみられる症状と同じです。ハウスダストは、アトピー性皮膚炎において重要な悪化因子です。アレルギー性鼻炎の治療には、①抗原(原因物質)の除去と回避 ②薬物療法 ③アレルゲン免疫療法 ④手術療法の4つがあります。
①抗原(原因物質)の除去と回避
アレルギー性鼻炎の症状を抑えるためには、ハウスダストや花粉などの抗原の吸い込みや付着をなるべく避けることが大切です。⑴ハウスダスト・室内ダニの除去
掃除機は、一畳につき30秒以上かけて週2回以上行います。カーテンや布団カバーなど水洗いができるものは、こまめに洗濯し、洗濯のあと、乾燥機で乾かします。室内ダニを増やさないためには、室温を20~25℃程度、湿度を45%程度に保つことが大切です。掃除や洗濯などで全てのハウスダストを取り除くことは困難で、空気清浄機を使って室内に浮遊するハウスダストを除去します。
⑵花粉の回避
地域ごとに予測される花粉の飛散量についての花粉情報をこまめにチェックします。飛散量の多い時は外出を控え、窓や戸を閉めて室内にできるだけ花粉が侵入しないようにします。外出の際は、マスクやメガネで花粉対策を行い、着用する服の素材は、生地の表面が滑らかな綿や化学繊維を選びます。帰宅時は、服についた花粉を払い落とし、洗顔やうがい、鼻をかむなどして、体についた花粉を除去します。
⑶ペット抗原の回避
なるだけペットの飼育を避けるようにしましょう。どうしても飼いたい場合、以下のことに注意します。
・屋外で飼い、寝室に入れない。
・ペットと飼育環境を清潔に保つ。
・床のカーペットを避け、フローリングにする。
・通気性をよくし、しっかり掃除をする。
②薬物療法
アレルギー性鼻炎に用いられる主な薬剤を下記に示します。
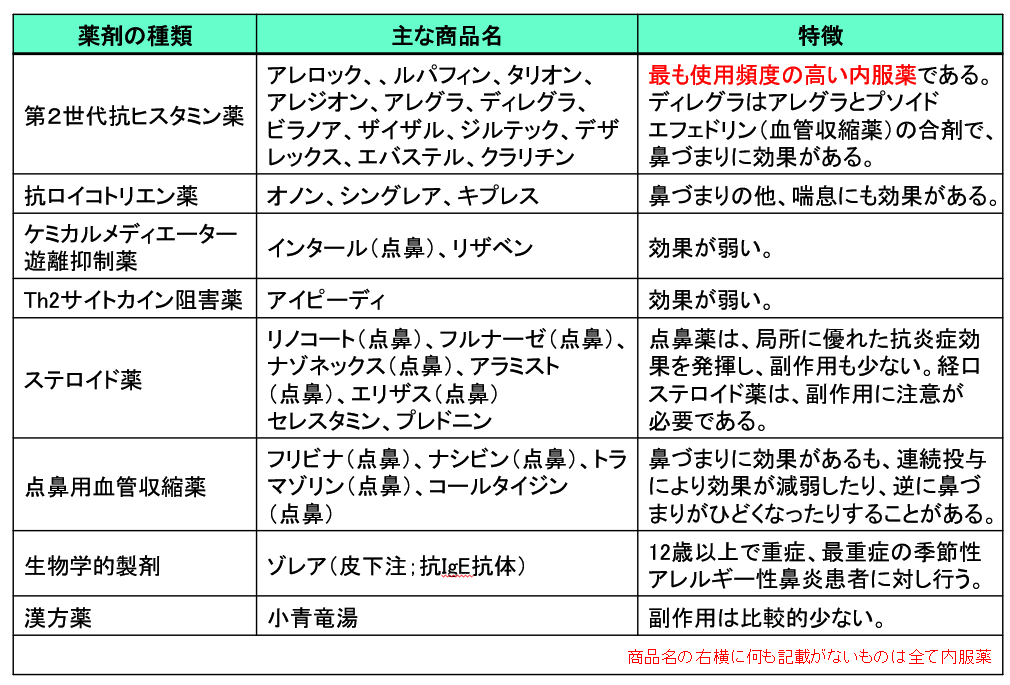
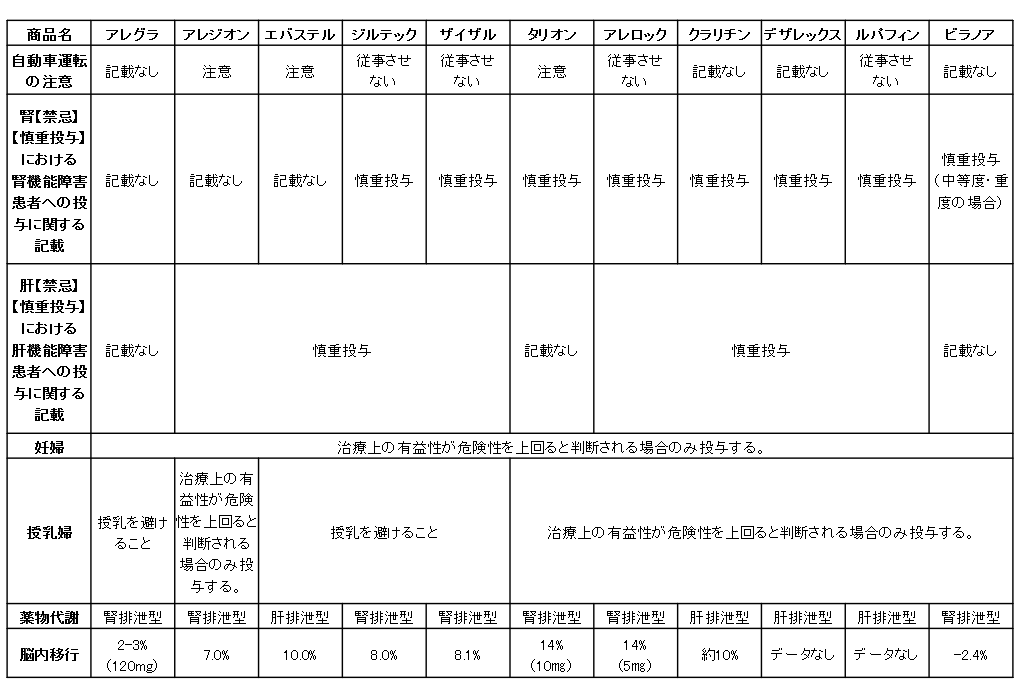
⑴第2世代抗ヒスタミン薬 第2世代抗ヒスタミン剤は、アレルギー性鼻炎の治療で最も使用頻度の高い薬剤です。一般に、アレロック、タリオン、アレグラ、アレジオンがよく用いられ、当院では、タリオン、アレグラ、ビラノア、ルパフィン、アレロックを好んで処方します。アレロック、ルパフィン、タリオンは、アレルギー性鼻炎のみならず湿疹などの痒みにもよく効きますが、人によっては眠気や倦怠感といった副作用が生じることがあります。また、アレロックは、時に肝障害を引き起こすことがあります。一方、ビラノア、アレグラはアレルギー性鼻炎には効果的で、しかも眠気などの副作用の少ない薬剤ですが、痒みに対する効果はアレロック、ルパフィン、タリオンに比べ若干弱いと思われます。なお、花粉が本格的に飛散し始める1カ月前には内服開始します。スギ花粉症であれば、関西では1月中に服用し始めましょう。
⑶ケミカルメディエーター遊離抑制薬・Th2サイトカイン阻害薬
ともにアレルギー性鼻炎に対する効果が緩やかで、当院ではあまり用いることはありません。
⑷ステロイド薬
ステロイド薬は、アレルギー性鼻炎の炎症を最も強く抑える薬剤です。点鼻薬は、抗炎症効果が局所的で、安全性の高い薬剤です。当院ではナゾネックス点鼻薬をよく用います。セレスタミン、プレドニンなどの内服薬は、ステロイドの副作用に注意する必要性があります。
⑸点鼻用血管収縮薬
交感神経を刺激し、鼻粘膜の血管を収縮させ充血をとることにより鼻づまりを改善させる作用があります。但し、作用時間が短く、連続投与により効果が減弱したり、逆に鼻づまりがひどくなったりする(薬剤性鼻炎)ことがあるので、使用は鼻づまりがひどい時のみにします。当院では、ステロイド含有のコールタイジン点鼻薬を用います。
⑹生物学的製剤
重症または最重症の季節性アレルギー性鼻炎患者に対し、抗IgE抗体であるゾレア(ゾレアの詳細については、「じんましんのゾレア」の項を参照)を投与することがあります。ゾレアの治療を受けるには、以下の条件を満たす必要性があります。
・重症または最重症の季節性アレルギー性鼻炎(花粉症)で前スギ花粉シーズンでも重症な症状があった。
・スギ花粉抗原に対する血清特異的IgE抗体がクラス3以上、総IgE値が30〜1500IU/mLの範囲であること。
・季節性アレルギー性鼻炎(花粉症)の既存治療を1週間以上行い、効果不十分であったこと。
・重症または最重症の季節性アレルギー性鼻炎(花粉症)で前スギ花粉シーズンでも重症な症状があったこと。
・年齢は12歳以上の小児および成人で、体重は20~150kgの範囲であること。
ゾレア投与までのスケジュール
【初診】✔季節性アレルギー性鼻炎の重症度を診断します。重症または最重症でなければゾレアを投与することができません。重症、最重症の基準は以下のようになっています。
●重症:くしゃみ又は鼻をかむ回数が20〜11回または鼻づまりがひどく、かなりの時間口呼吸。
●最重症:くしゃみ又は鼻をかむ回数が21回以上または1日中完全に鼻がつまっている。
✔アレルゲン免疫療法(減感作療法)(アレルゲン免疫療法の項を参照)を説明します。
✔スギ花粉抗原に対する血清特異的IgE抗体を測定(これまで未実施の場合)します。
✔鼻噴霧用ステロイド及びケミカルメディエーター受容体拮抗薬による既存治療を開始します。
【受診2回目 初診1週間以上経過】
✔既存治療で効果不十分なスギ花粉症患者と判断します。即ち、既存治療を1週間以上行っても重症または最重症が1週間以上持続し、スギ花粉抗原に対する血清特異的IgE抗体がクラス3以上であることを確認します。
✔ゾレア投与量決定のため、血清中総IgE濃度検査を行い、体重を確認します。
【受診3回目】
✔ゾレアを投与します。その間、抗ヒスタミン薬内服を併用します。
ゾレアはスギ花粉抗原の飛散時期(概ね2~5月)に1回75~600mgを2週間または4週間毎に投与します。ゾレアの投与量、投与間隔は、初回投与前の血清中総IgE濃度および体重に基づき決定されるので、患者さんごとに異なります。
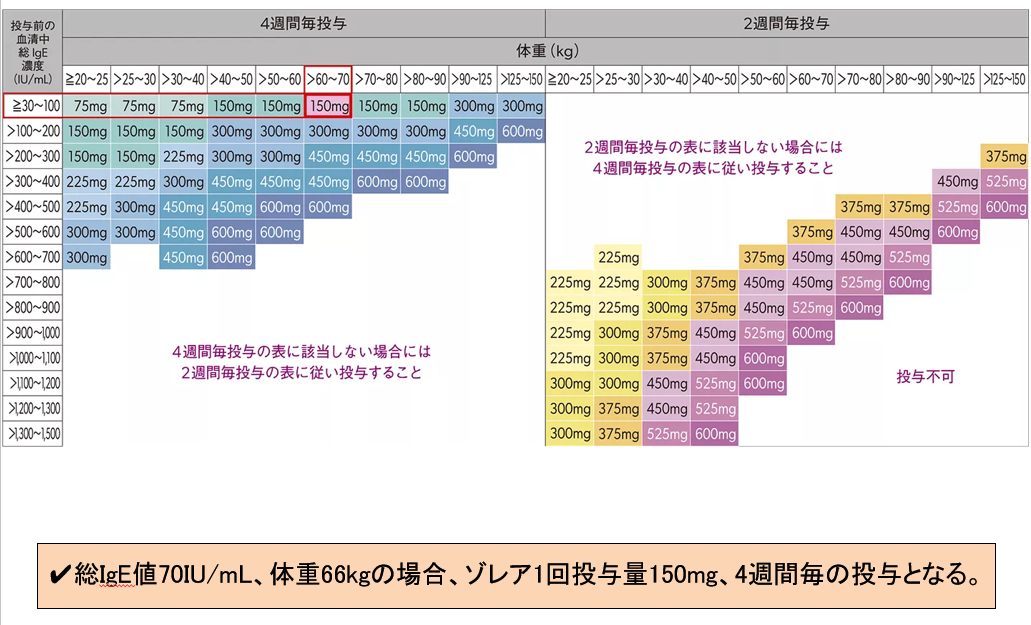
ゾレアの自己負担額は年齢、所得によって異なります。
医療機関での1カ月の医療費の自己負担額が一定額を超えた場合、超えた分の払い戻しが受けられる制度として「高額療養費制度」があります。ゾレアの治療を受ける際に、医療費の自己負担額によって「高額療養費制度」の対象となることがあります。ちなみに、ゾレア皮下注シリンジの薬価は150mgペンで21830円、300mgペンで40091円(2025年2月現在)です。ゾレアによる治療を受ける場合の医療費には、ゾレアの薬剤費以外にも診察や検査にかかる費用、ゾレア以外の薬剤費が含まれます。これらの合計額の3割または2割、1割に相当する窓口での自己負担額が、高額療養費制度で年齢や所得に応じて定められた自己負担限度額を超えた場合は、払い戻しの対象となります(高額療養費制度(デュピクセントの項を参照)。
⑺漢方薬
くしゃみ、鼻水が顕著な場合、小青竜湯を併用します。小青竜湯には麻黄が含まれており、麻黄が体に合わない高齢者や虚弱体質の方には、苓甘姜味辛夏仁湯(りょうかんきょうみしんげにんとう)を処方することがあります。冷えが強く関与するアレルギー性鼻炎には、麻黄附子細辛湯を用い、少量のお湯に溶かして服用します。効果がみられない場合、一回に倍量服用するよう指示することがあります。通常、第2世代抗ヒスタミン薬などと併用します。副作用は少なく、安心して使用できる薬剤です。
③アレルゲン免疫療法
アレルゲン免疫療法は減感作療法とも呼ばれ、アレルギーの原因である「アレルゲン」を少量から投与することで徐々に体をアレルゲンに慣らし、3~5年かけて根本的な体質改善を図る治療法です。注射による皮下免疫療法と、治療薬を舌の下に置き、定められた時間保持したあと、飲み込む舌下免疫療法があります。時にアナフィラキシー症状などの副作用が出現することがあります。当院では行っていません。
④手術療法
アレルギー性鼻炎に関する諸症状を抑える目的で、外科的手術やレーザー手術などが行われることがあります。当院では行っていません。
当院では軽症、中等症のアレルギー性鼻炎を中心に治療を行っています。従って、鼻炎の症状がひどい場合や鼻炎か否か判断がつかない場合は、直接耳鼻咽喉科、内科、小児科などを受診して下さい。
じんましん
突然,皮膚にかゆみを伴う赤いふくらみができる病気で,夕方から朝方に悪化しやすい傾向にあります.1つのふくらみは数時間で消えてはまた別の場所にできることを繰り返します.じんましんは,主にヒスタミンという物質を介して起こります。じんましんには,症状が6週間未満で治まる急性じんましんと, 6週間以上続く慢性じんましんに大別されます。原因として,細菌感染,食物,薬物,温熱や寒冷などの外からの刺激,発汗,ストレスなど様々なものがあります。慢性じんましんの多くは原因不明で,10年以上続くこともまれではありません。時に呼吸が苦しくなったり,ショック症状をきたしたりすることがあります。そのような症状が出現したら,直ちに大きな病院にかけつけましょう.検査として,アレルゲンが疑われる物質を検査用の針で少量皮膚の中に入れ,15分から20分後に判定するプリックテストがありますが,当クリニックでは行っていません。治療は,ヒスタミンをおさえる抗ヒスタミン薬の内服が主体です。症状がひどいじんましんやなかなか治らない場合には,ステロイド薬の内服や葛根湯などの漢方薬,胃薬を併用することがあります。
【ゾレア】
ゾレアは抗IgE抗体製剤で、既存治療で十分な治療効果が得られない特発性の慢性蕁麻疹の患者が対象とされています。対象年齢は12歳以上の小児および成人です。通常1回300mgを4週間ごとに皮下注射します。1筒150mgのシリンジ型2本もしくは1筒300mgのペン型(2024年8月発売開始)1本を投与します。注射部位は、上腕部の外側、大腿部前面、腹部(へその周囲5cmを避ける)です。注射20分前にはゾレアを冷蔵庫から取り出し、室温に戻します。
主な副作用は、重篤なものではアナフィラキシーショックがあり、その他、注射部位反応、頭痛、蕁麻疹、めまい、全身の痒みなどがあげられます。
初回投与後は院内で30分間待機し、何もないことを確認後、帰宅して頂きます。
自己注射は、院内でのトレーニングを行い、主治医の承認が得られるまでできません。また、同月内に通院での投与と自己注射での投与を行うことができず、月が替わってから自己注射が可能となります。1回につき最高3カ月分(3本)まで処方できます。
薬剤費は、シリンジ型(150mg)は1筒21786円、2筒43572円、ペン型(300mg)は1筒40091円です。窓口負担は、3割負担の方では、シリンジ型で1回13072円、ペン型では1回12027円となります。なお、1カ月の自己負担額が高額になる場合、高額療養費制度などの負担軽減措置が受けられることもありますので、詳細はご加入の保険者(市町村や企業の健保組合)までご確認下さい。
ゾレアは、季節性アレルギー性鼻炎(既存治療で効果不十分な重症又は最重症患者に限る)にも適応となります。スギ花粉抗原の飛散時期(概ね2~5月)に1回75~600mgを2週間または4週間毎に投与します。ゾレアの投与量、投与間隔は、初回投与前の血清中総IgE濃度および体重に基づき決定されるので、患者さんごとに異なります。
【デュピクセント】
2024年2月9日、 既存治療で効果不十分な特発性の慢性蕁麻疹に対し適応追加となりました。対象年齢は12歳以上です。用法および用量は、以下の用量を皮下投与します(⇒デュピクセントの項を参照)。
【12歳~14歳の小児】
30kg以上60kg未満:初回に400mg、その後は 1 回200mgを2 週間隔。
60kg以上:初回に600mg、その後は 1 回300mgを 2 週間隔。
【15歳以上の成人】
初回に600mg、その後は 1 回300mgを 2 週間隔。